-
疟疾
 疟疾
疟疾
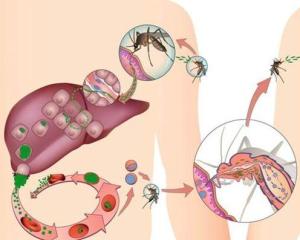
疟疾(拉丁语:Malaria,俗称:打摆子、冷热病)是一种会感染人类及其他动物的全球性寄生虫传染病,主要流行地区包括非洲中部、南亚、东南亚及拉丁美洲。
其病原疟原虫隶属囊泡藻界,借由蚊子散播。感染疟疾后往往会引起发烧、畏寒、疲倦、呕吐和头痛,在严重的病例中还会引起黄疸、癫痫发作、昏迷或死亡。
目录
- 1 基本信息
2 感染病因
3 临床表现
4 检查方法
5 病理诊断
6 鉴别诊断
7 治疗手段
8 预防措施
9 防控情况
基本信息
西医名称:疟疾
英文名称:malaria
所属科室:感染科
传播途径:由受染的按蚊叮咬传播
主要病因:按蚊叮咬或输入带疟原虫者的血液而感染
主要症状:周期发作、发冷、发热、多汗、贫血、脾大
传染性:有
感染病因
传染源:疟疾现症患者或无症状带虫者,其血液中具有配子体者便成为传染源。血液中原虫密度越高,配子体的密度也会越高,传播的机率也越大。
临床表现
1.潜伏期
 疟疾
疟疾
从人体感染疟原虫到发病(口腔温度超过37.8℃),称潜伏期。潜伏期包括整个红外期和红内期的第一个繁殖周期。一般间日疟、卵形疟14天,恶性疟12天,三日疟30天。感染原虫量、株的不一,人体免疫力的差异,感染方式的不同均可造成不同的潜伏期。温带地区有所谓长潜伏期虫株,可长达8~14个月。输血感染潜伏期7~10天。胎传疟疾,潜伏期就更短。有一定免疫力的人或服过预防药的人,潜伏期可延长。
2.发冷期
畏寒,先为四肢末端发凉,迅觉背部、全身发冷。皮肤起鸡皮疙瘩,口唇,指甲发绀,颜面苍白,全身肌肉关节酸痛。进而全身发抖,牙齿打颤,有的人盖几床被子不能制止,持续约10分钟,乃至一小时许,寒战自然停止,体温上升。此期患者常有重病感。
3.发热期
冷感消失以后,面色转红,发绀消失,体温迅速上升,通常发冷越显著,则体温就愈高,可达40℃以上。高热患者痛苦难忍。有的辗转不安,呻呤不止;有的谵妄,撮空,甚至抽搐或不省人事;有的剧烈头痛、顽固呕吐。患者面赤、气促;结膜充血;皮灼热而干燥;脉洪而速;尿短而色深。多诉说心悸,口渴,欲冷饮。持续2~6小时,个别达10余小时。发作数次后唇鼻常见疱疹。
4.出汗期
高热后期,颜面手心微汗,随后遍及全身,大汗淋漓,衣服湿透,2~3小时体温降低,常至35.5℃。患者感觉舒适,但十分困倦,常安然入睡。一觉醒来,精神轻快,食欲恢复,又可照常工作。此刻进入间歇期。
检查方法
1.血象
 疟疾
疟疾
2.疟原虫检查
血液涂片(薄片或厚片)染色查疟原虫。并可鉴别疟原虫种类。骨髓涂片染色查疟原虫,阳性率较血片高。
3.血清学检查
抗疟抗体一般在感染后2~3周出现,4~8周达高峰,以后逐渐下降。现已应用的有间接免疫荧光、间接血凝与酶联免疫吸附试验等,阳性率可达90%。一般用于流行病学检查。
病理诊断
1.流行病学
有在疟疾流行区居住或旅行史,近年有疟疾发作史或近期曾接受过输血的发热患者都应被怀疑。
 疟疾
疟疾
典型的周期性寒战、发热、出汗可初步诊断。不规律发热,而伴脾、肝大及贫血,应想到疟疾的可能。凶险型多发生在流行期中,多急起,高热寒战,昏迷与抽搐等。流行区婴幼儿突然高热、寒战、昏迷,也应考虑本病。
3.实验室检查
主要是查找疟原虫,通常找到即可确诊。血片找疟原虫应当在寒战发作时采血,此时原虫数多、易找。需要时应多次重复查找。并一定要做厚血片寻找。如临床高度怀疑而血片多次阴性可做骨髓穿刺涂片查找疟原虫。
4.分子生物学技术诊断法
(1)聚合酶链反应(PCR)检测检测的灵敏性和特异性均较高。PCR检测方法已在原来的基础上发展成多种方法,如巢式PCR、反转录酶PCR、PCR-ELISA等。除可以直接检测血样中的疟原虫外,还可以检测滤纸干血滴上的疟原虫。已从检测恶性疟原虫发展到检测间日疟原虫。
(2)DNA探针检测DNA探针检测具有良好的特异性和稳定性。
5.治疗性诊断
临床表现很象疟疾,但经多次检查未找到疟原虫。可试用杀灭红内期原虫的药物(如氯喹),治疗48小时发热控制者,可能为疟疾。但注意耐氯喹虫株。
鉴别诊断
对于症状不明显的疟疾,或疑似疟疾的其他疾病,应进行鉴别。疟疾有发热和肝、脾肿大症状,应与有此特征性症状的其他疾病相鉴别。
 疟疾
疟疾
(1)血吸虫病既往史中曾有在血吸虫病流行区接触过疫水和有尾蚴皮炎史。发热和肝、脾肿大、消化道症状有腹泻、黏血便等,常见嗜酸性粒细胞增多。血吸虫病试剂盒测试,抗体、抗原均阳性。
(2)阿米巴肝脓肿不规则发热,肝明显肿大和有明显压痛,白细胞计数增多,以中性粒细胞占多数,超声波检查可见肿块。
(3)败血症畏寒或寒战、高热,肝、脾肿大。可出现迁徙性脓肿,白细胞和中性粒细胞明显增多。一般可追问出感染原因及过程。血细菌培养阳性。
(4)伤寒初为弛张热,后为稽留热或弛张热,出现玫瑰疹,可见胃肠道症状和全身中毒症状。血、骨髓、粪尿细菌培养阳性,肥达氏反应阳性。
(5)钩端螺旋体病弛张热或持续性发热,有腓肠肌痛的特征性症状。可能出现皮肤黏膜出血,肝、脾肿大。血清免疫学试验阳性。
(6)急性肾盂肾炎不规则发热,腰酸,尿频或尿痛。尿中出现红、白细胞和蛋白,尿液细菌培养阳性。
(7)布氏杆菌病弛张热、睾丸炎是特征性症状之一,脾肿大而有压痛。血清凝集试验或ELISA试验阳性。
(8)病毒感染如病毒性感冒,发热、畏寒,常伴有明显的上呼吸道感染症状。又如登革热,高热伴畏寒,肝、脾肿大、四肢及躯干疹。有些病毒感染,不规则发热,多方面检查均未查出病因,用分子生物学技术检测,却测出一种病毒的阳性结果。
2.与脑性疟以外的昏迷的鉴别
脑膜炎、脑炎、癫痫、脑脓肿、脑瘤、脑血管意外、热带地区的锥虫病,镰状细胞病等均可引起昏迷,如将其临床表现与实验室诊断结果综合起来分析,不难判断是否脑型疟引起的昏迷。不过,至少在现阶段,凡近期在非洲和东南亚等疟疾流行地区居留过而出现昏迷症状者,脑性疟是首先要考虑的疾病。
治疗手段
1.基础治疗
(1)发作期及退热后24小时应卧床休息。
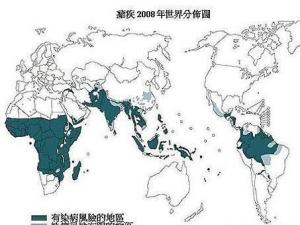 疟疾分布图
疟疾分布图
(3)寒战时注意保暖;大汗应及时用干毛巾或温湿毛巾擦干,并随时更换汗湿的衣被,以免受凉;高热时采用物理降温,过高热患者因高热难忍可药物降温;凶险发热者应严密观察病情,及时发现生命体征的变化,详细记录出入量,做好基础护理
(4)按虫媒传染病做好隔离。患者所用的注射器要洗净消毒。
2.病原治疗
目的是既要杀灭红内期的疟原虫以控制发作,又要杀灭红外期的疟原虫以防止复发,并要杀灭配子体以防止传播。
(1)间日疟、三日疟和卵形疟治疗:包括现症病例和间日疟复发病例,须用血内裂殖体杀灭药如氯喹,杀灭红内期的原虫,迅速退热,并用组织期裂殖体杀灭药亦称根治药或抗复发药进行根治或称抗复发治疗,杀灭红外期的原虫。常用氯喹与伯氨喹联合治疗。
(2)恶性疟治疗:对氯喹尚未产生抗性地区,仍可用氯喹杀灭红细胞内期的原虫,同时须加用配子体杀灭药。成人口服氯喹加伯氨喹。
3.凶险发作的抢救原则
(1)迅速杀灭疟原虫无性体;
(2)改善微循环,防止毛细血管内皮细胞崩裂;
(3)维持水电平衡;
4.快速高效抗疟药可选用
青蒿素和青蒿琥酯等。
5.其他治疗
(1)循环功能障碍者,按感染性休克处理,给予皮质激素,莨菪类药,肝素等,低分右旋糖酐
(2)高热惊厥者,给予物理、药物降温及镇静止惊
(3)脑水肿应脱水;心衰肺水肿应强心利尿;呼衰应用呼吸兴奋药,或人工呼吸器;肾衰重者可做血液透析
(4)黑尿热则首先停用奎宁及伯喹,继之给激素,碱化尿液,利尿等。
预防措施
疟疾的预防,指对易感人群的防护。包括有个体预防和群体预防。个体预防系疟区居民或短期进入疟区的个有,为了防蚊叮咬、防止发病或减轻临床症状而采取的防护措施。群体预防是对高疟区、爆发流行区或大批进入疟区较长期居住的人群,除包括含个体预防的目的外,还要防止传播。要根据传播途径的薄弱环节,选择经济、有效,且易为群众接受的防护措施。
防控情况
 中国正式获得消除疟疾认证
中国正式获得消除疟疾认证
从1950年代开始,中国卫生主管部门致力于通过为有疟疾风险的人提供预防性抗疟疾药物以及为患者提供治疗来定位和阻止疟疾的传播。该国还做出了重大努力,以减少蚊子滋生地,并在一些地区的家庭中加强使用杀虫剂喷洒。
1967年,中国政府启动了“523项目”——一项旨在寻找疟疾新疗法的全国性研究计划。这项工作涉及来自60个机构的500多名科学家,最终在1970年代发现了青蒿素——基于青蒿素的联合疗法(ACT)的核心化合物,这是当今最有效的抗疟药物。
1980年代,早在世卫组织建议使用蚊帐控制疟疾之前,中国就成为了世界上最早广泛尝试使用药浸蚊帐来预防疟疾的国家之一。到1988年,在全国范围内分发了240多万顶蚊帐。这种蚊帐的使用大大降低了部署地区的疟疾发病率。
到1990年底,中国的疟疾病例数骤降至11.7万例,死亡人数减少了95%。在抗击艾滋病、结核病和疟疾全球基金的支持下,从2003年开始,中国加强了培训、人员配备、实验室设备、药品和蚊虫控制,使病例进一步减少;在10年内,病例数量下降到每年约5000例。
2020年,在连续4年报告零本地病例后,中国申请了世界卫生组织消除疟疾正式认证。
2021年6月30日,世界卫生组织发布新闻公报称,中国正式获得世卫组织消除疟疾认证。公报说,中国疟疾感染病例由1940年代的3000万减少至零,是一项了不起的壮举。
在全球范围内,40个国家和领地获得了世卫组织的无疟疾认证。
1、本站所有文本、信息、视频文件等,仅代表本站观点或作者本人观点,请网友谨慎参考使用。
2、本站信息均为作者提供和网友推荐收集整理而来,仅供学习和研究使用。
3、对任何由于使用本站内容而引起的诉讼、纠纷,本站不承担任何责任。
4、如有侵犯你版权的,请来信(邮箱:baike52199@gmail.com)指出,核实后,本站将立即删除。













