-
脑积水
 脑积水
脑积水
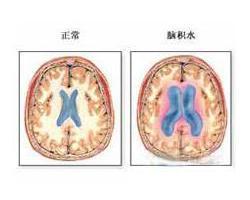
脑积水是由于颅脑疾患使得脑脊液分泌过多或(和)循环、吸收障碍而致颅内脑脊液量增加,脑室系统扩大或(和)蛛网膜下腔扩大的一种病症。其典型症状为头痛、呕吐、视力模糊,视神经乳头水肿,偶伴复视,眩晕及癫痫发作。未经治疗的先天性脑积水,虽有20%可以停止发展,但是,约半数患儿一年半内死亡。脑积水患者神经功能障碍于脑积水严重程度正相关,应积极诊治。
目录
- 1 基本信息
2 疾病简介
3 疾病分类
4 发病原因
5 病理生理
6 临床表现
7 疾病诊断
8 鉴别诊断
9 疾病治疗
10 疾病预后
11 疾病护理
基本信息
发病部位:脑部
英文名称:Hydrocephalus
传染性:无传染性
主要病因:颅内炎症、脑血管畸形、脑外伤
所属科室:外科 - 神经外科
西医学名:脑积水
疾病简介
 脑积水
脑积水
脑积水(Hydrocephalus)不是一种病,它是由多种病因引起的一种病理结果。脑积水是由于颅脑疾患使得脑脊液分泌过多或(和)循环、吸收障碍而致颅内脑脊液量增加,脑室系统扩大或(和)蛛网膜下腔扩大的一种病症,通常以脑脊液循环通路梗阻和吸收不良较为多见,而分泌过多者较为少见。广义的脑积水亦应包括蛛网膜下腔积液、硬膜下积液等。
疾病分类
 脑积水
脑积水
⑵交通性脑积水:交通性脑积水是由于脑室外脑脊液循环通路受阻或吸收障碍所致的脑积水,也有产生过多的脑脊液而致脑积水(乳头状瘤)。
病因分类
⑴创伤性脑积水;
⑵耳源性脑积水;
⑶感染性脑积水;
⑷占位性脑积水;
⑸出血性脑积水。
发病速度
⑴急性脑积水;
⑵慢性脑积水;
⑶正常颅内压脑积水;
⑷静止性脑积水。
年龄分类
婴幼儿脑积水:婴幼儿期脑脊液循环通路受阻,吸收障碍或分泌过多使脑脊液积聚脑室系统和蛛网膜下腔,致脑室或蛛网膜下腔扩大。形成头颅扩大、颅内压增高、脑功能障碍。其发生率为3‰至5‰。
年长儿童及成人脑积水。
发病原因
 脑积水
脑积水
脑脊液循环通道受阻
⑴先天畸形:可能与父母接触了某些化学放射物质,孕早期发热、服用某些药物、胎位异常、羊水过多等有关。较多见的畸形有脊柱裂、中脑导水管狭窄等。
⑵感染:如化脓性脑膜炎、结核性脑膜炎、脑室炎等,由于增生的纤维组织阻塞了脑脊液的循环孔道,特别多见于第四脑室孔及脑底部的蛛网膜下腔粘连而发生脑积水。
⑶出血:颅内出血后纤维增生可引起脑积水,产伤后颅内出血吸收不良,也是新生儿脑积水的常见原因,且往往易被忽视。脑外伤后蛛网膜下腔出血致蛛网膜粘连而发生脑积水。
⑷肿瘤:颅内肿瘤可阻塞脑脊液循环通路的任何一部分,较多见于第四脑室附近,新生儿期难得遇见肿瘤,以后可发生神经胶质瘤,脑室脉络丛乳头状瘤及室管膜瘤、神经母细胞瘤。
脑脊液分泌过多
先天性脑积水的病因学说较多,公认的学说则为侧脑室脉络丛增生,分泌旺盛,引起脑室脉络丛分泌脑脊液功能紊乱,从而发生脑积水。
脑脊液吸收障碍
如胎儿期脑膜炎等所致脑脊液吸收障碍而发生脑积水。
病理生理
 脑积水
脑积水
若脑积水进一步发展,大脑皮层受压变薄,则可继发脑萎缩。第三脑室的扩张可使下丘脑受压而萎缩,中脑受压则使眼球垂直运动发生障碍,出现临床所见的“落日征” 。
脑积水引起的颅内压增高可使双侧横窦受压,使注入两侧颈内静脉的血流受阻,因而可出现代偿性颈外静脉系统的血液回流增加,继发头皮静脉怒张。
临床表现
 脑积水
脑积水
婴幼儿脑积水临床特征
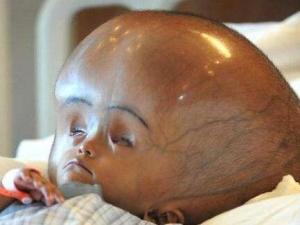
⑴头围增大 婴儿出生后数周或数月内头颅进行性增大,前囟也随之扩大和膨隆。头颅与躯干的生长比例失调,如头颅过大过重而垂落在胸前,头颅与脸面不相称,头大面小,前额突出,下颌尖细,颅骨菲薄,同时还伴有浅静脉怒张,头皮有光泽。
⑵前囟扩大、张力增高 竖抱患儿且安静时,囟门仍呈膨隆状而不凹陷,也看不到正常搏动时则表示颅内压增高。婴儿期颅内压力增高的主要表现是呕吐,由于婴儿尚不会说话,常以抓头、摇头、哭叫等表示头部的不适和疼痛,病情加重时可出现嗜睡或昏睡。
⑶破罐音 对脑积水患儿进行头部叩诊时(额颞顶叶交界处),其声如同叩破罐或熟透的西瓜样。
⑷“落日目”现象 脑积水的进一步发展,压迫中脑顶盖部或由于脑干的轴性移位,产生类似帕里诺(Parinaud)眼肌麻痹综合征,即上凝视麻痹,使婴儿的眼球不能上视,出现所谓的“落日目”征。
⑸头颅透照性 重度脑积水若脑组织(皮质、白质)厚度不足1cm时,用强光手电筒直接接触头皮,如透照有亮度则为阳性,如正常脑组织则为阴性(无亮度)。
⑹视神经乳头萎缩 婴幼儿脑积水以原发性视神经萎缩较多见,即使有颅内压增高也看不到视神经乳头水肿。
⑺神经功能失调 第Ⅵ对颅神经的麻痹常使婴儿的眼球不能外展。由于脑室系统的进行性扩大,使多数病例出现明显的脑萎缩,早期尚能保持完善的神经功能,晚期则可出现锥体束征,痉挛性瘫痪,去大脑强直等,智力发展也明显比同龄的正常婴儿差。
⑻其它脑积水患儿常伴有其它畸形,如脊柱裂,眼球内斜(展神经麻痹所致),双下肢肌张力增高,膝腱反射亢进,发育迟缓或伴有严重营养不良。
年长儿童及成人脑积水的临床特征
⑴临床一般表现为头痛、恶心、呕吐、视力障碍等。
⑵慢性脑积水患者临床以慢性颅内压增高为其主要特征,可出现双侧颞部或全颅疼痛,恶心、呕吐,视神经乳头水肿或视神经萎缩,智力发育障碍,运动功能障碍等。
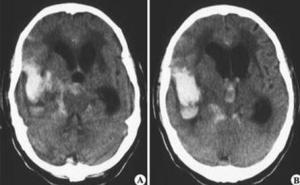
⑶正常压力脑积水是交通性脑积水的一种特殊类型,多发生于慢性交通性脑积水基础,代偿调节功能使分泌减少,部分完好的蛛网膜颗粒吸收功能代偿加快,从而形成新的平衡。虽然脑室系统扩大,但脑脊液压力正常或接近正常,故称正常压力脑积水。CT表现:脑室系统普遍扩大,脑沟加深,但两者不成比例,脑室扩大更显著。临床多表现为痴呆、共济失调、尿失禁(三联征),应与脑萎缩鉴别。
疾病诊断
 脑积水
脑积水
影像特征
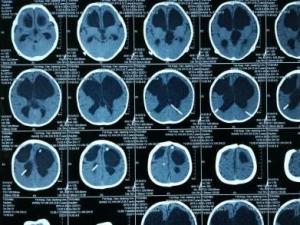
CT征象是脑室扩大,中度与重度脑积水通过一次扫描即可确诊,轻度者需多次观察确有脑室进行性扩大才能诊断。梗阻性脑积水在CT上有3个征象:①额角上外侧部圆形扩大;②颞角扩大;③脑室周围低密度。
鉴别诊断
 脑积水
脑积水
虽然硬膜下血肿或积液的婴儿也有头颅增大、颅骨变薄,但常伴有视神经乳头水肿,但缺少落日征。 CT 扫描可以鉴别。
佝偻病
佝偻病的颅骨不规则增厚,致使额骨和枕骨突出,呈方形颅,貌似头颅增大,但无颅内压增高症状和脑室扩大,却有全身骨骼异常。
脑发育不全
虽然脑室也扩大,但头不大无颅内压增高表现,却有神经功能及智力发育障碍。
积水性无脑畸形
CT 片上除在枕区外无脑皮质,还可见突出的基底节。
巨脑畸形
虽然头颅较大,但无颅内压增高症状, CT 显示脑室大小正常。
脑萎缩
主要与正常压力脑积水鉴别。两者的症状相似,但脑萎缩一般在 50 岁以后发病,症状发展缓慢,达数年之久。 CT 检查特征为脑室轻度扩大,但不累计第四脑室,脑沟回明显增宽。 MRI 可见脑室和蛛网膜下腔均扩大。
疾病治疗
 脑积水
脑积水
A:应用利尿剂,如乙酰唑胺、双氢克尿塞、速尿、甘露醇等。
B:经前囟或腰椎反复穿刺放液。
手术治疗
手术治疗适用于脑室内压力较高(超过250mm水柱)或经非手术治疗失败的病例。严重脑积水如头围超过50cm、大脑皮质萎缩厚度在1cm以下,已合并有严重功能障碍及畸形者,也可以进行手术治疗但手术疗效不佳。
手术方式:
⑴ 解除梗阻手术(病因治疗):病因治疗应成为治疗脑积水的首选方法。对阻塞性脑积水来说,解除梗阻是最理想的方法。如室间孔穿通术、导水管重建术、第四脑室囊肿造瘘术、脑室内肿瘤切除术、第三脑室底造瘘术、枕大孔减压术等。
 脑积水
脑积水
⑶ 脑脊液分流术
① 脑室与脑池分流,如:侧脑室与枕大池分流术;②脑室体腔分流,如:脑室(或脑池)腹腔分流术;③脑室胸腔分流术;④脑脊液体外引流术,如:侧脑室鼓室分流术;⑤脑室与输尿管分流术;⑥脑脊液引入心血管系统,如:脑室心房分流术;⑦脑室颈内静脉分流术; ⑧侧脑室一心房分流术;⑨侧脑室一腹腔分流术。
术后并发症
1 、分流系统堵塞:最为多见,一般在 50 %~ 70%左右。
2 、感染:发生率为 7%~ 10%,在儿童中更高达 30%以上。主要为脑室炎或腹膜炎。
3 、分流过度或不足:( 1 )过度分流综合征 儿童多见。病人出现典型的体位性头痛,直立时加重而平躺后缓解。 CT 检查显示脑室小。( 2 )慢性硬膜下血肿或积液 多见于正常压力脑积水术后,多为采用低阻抗分流管导致脑脊液过度引流、颅内低压所致。( 3 )脑脊液分流不足 病人术后症状不改善,检查发现脑室扩大仍然存在或改变不明显。主要原因是使用的分流管阀门压力不适当,导致脑脊液排出不畅。
4、裂隙脑室综合征: 通常指分流手术后数年出现颅内压增高的症状,如头痛、恶心、呕吐及共济失调、反应迟钝、昏睡等。但 CT 扫描却发现脑室形态小于正常,检查阀门通常按下后再冲盈缓慢,提示分流管脑室端阻塞。发病机制是由于长期脑脊液过度引流所致。
防止上述并发症最有效的方法是采用可调压分流系统进行分流。
5、其它并发症:(1)癫痫,约 5%。(2)脑室端管的并发症。如视神经损伤等。(3)腹腔端管的并发症。包括分流管移位、断裂、脏器穿孔、肠梗阻、腹部积液等。
疾病预后
 脑积水
脑积水
疾病护理
术前护理
 脑积水
脑积水
术后观察及护理
(1)密切观察意识、瞳孔变化,生命体征及肢体活动,注意观察测Bp、P、R及瞳孔变化,记录在特别记录单上。
(2)注意T>38.50C以上应采取有效的降温措施,降低脑细胞的耗氧量及基础代谢,应给以冰敷、冰枕、冰冻输液、冰袋放置两侧颈部、双腋下及腹股沟。对降温病人应观察面色、P、R及出汗体征,防止过多引起虚脱。
3、并发症观察
(1)观察有无P缓慢无力、R快而不规则,头痛、呕吐、Bp升高,一侧瞳孔散大等颅内压升高症状。
(2)观察周围皮肤,如有溃疡或脑脊液外漏,及时报告医生进行处理。
(3)观察有无腹部疼痛或腹部不适。
1、本站所有文本、信息、视频文件等,仅代表本站观点或作者本人观点,请网友谨慎参考使用。
2、本站信息均为作者提供和网友推荐收集整理而来,仅供学习和研究使用。
3、对任何由于使用本站内容而引起的诉讼、纠纷,本站不承担任何责任。
4、如有侵犯你版权的,请来信(邮箱:baike52199@gmail.com)指出,核实后,本站将立即删除。













